Давайте сразу разберемся, что это такое – тахикардия? Самый распространенный вариант нарушения сердечного ритма, который характеризуется увеличением частоты сердечных сокращений (ЧСС) более 90 ударов в минуту, носит название – тахикардия. Основные проявления учащенного сердцебиения – беспокойство, ощущение нехватки воздуха, головокружение и, в тяжелых случаях, обморок. Пациенты, страдающие заболеваниями сердечно-сосудистой системы, при тахикардии подвержены развитию недостаточности кровообращения. Ведущим механизмом возникновения увеличения ЧСС являются изменения, приводящие к повышению автоматизма синусового узла.
Тахикардия при здоровом сердце
Тахикардия у здоровых людей наблюдается в случае:
- физических, эмоциональных нагрузок и стрессовых ситуаций;
- резкого изменения положения тела;
- употребления чая, кофе, алкоголя и других активных веществ;
- повышения температуры тела;
- некоторых патологических процессов в организме.
У детей до 7 лет тахикардия является нормальным физиологическим состоянием.
Классификация тахикардий
В зависимости от причины выделяют патологическую и физиологическую формы увеличения ЧСС. Последняя возникает при вышеописанных состояниях. Патологический вариант может развиваться при различных болезнях.
Нефизиологическая тахикардия опасна своими осложнениями и некоторыми сопутствующими состояниями. В частности, происходит нарушение циркуляции крови в камерах сердца и снижается выброс крови в сосудистую систему человека. Это ведет к снижению артериального давления и ухудшению кровообращения во всех системах и органах организма, развивается гипоксия (недостаток кислорода). Длительно протекающее стабильное повышение ЧСС снижает сократимость сердечной мышцы, происходит гипертрофия (увеличение) желудочков и предсердий. Такая кардиопатия нередко осложняется различными видам аритмий, в том числе летальными.
В зависимости от возникновения источника возбуждения выделяется два основных вида патологии:
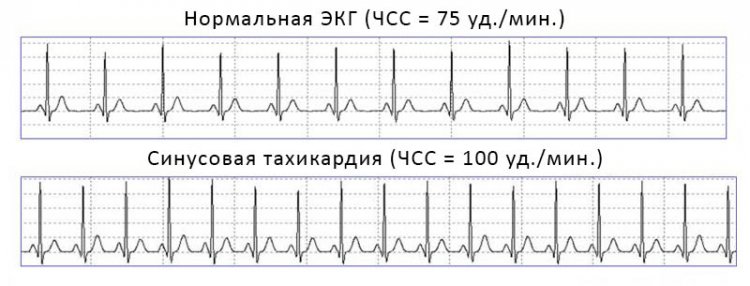
- Синусовая тахикардия. Происходит в результате повышения активности основного источника сердечного ритма – синусового узла. Такой вариант увеличения ЧСС развивается постепенно, ритм остается правильный и повышается до 120 ударов в минуту.
- Эктопическая тахикардия. В этом случае импульсы могут генерироваться в любом месте: в проводящей системе, предсердиях или желудочках. В зависимости от расположения, увеличение ЧСС называют пароксизмальной желудочковой или наджелудочковой тахикардией. Здесь приступы возникают внезапно. Частота сокращений значительно более 120 в минуту. Такие пароксизмы (приступы) могут длиться как пару минут, так и несколько суток.
Причины возникновения тахикардии
Тахикардия встречается как у здоровых, так и у людей с определенными заболеваниями. Возрастные категории также абсолютно разные. Причины возникновения тахикардии делят на внесердечные и сердечные (экстракардиальные и интракардиальные соответственно).
Среди лиц, страдающих заболеваниями сердечно-сосудистой системы, тахикардия может быть одним из проявлений:
- ИБС (ишемической болезни сердца);
- сердечной недостаточности при острой и хронической формах;
- инфаркта миокарда;
- ревматических и врожденных пороках сердца;
- артериальной гипертензии (гипертонии);
- эндо- или миокардитов;
- перикардита и различных кардиомиопатий;
- постинфарктного и атеросклеротического кардиосклероза.
Внесердечные физиологические факторы, являющиеся причиной тахикардии, обычно связаны с физической нагрузкой или эмоциональным состоянием человека.
Большинство аритмий представлены тахикардиями нервного генеза. Они связаны с нарушением функции подкорковых элементов и коры головного мозга. Причиной могут служить и нарушения функционирования вегетативной нервной системы. К ним относятся:
- неврозы;
- некоторые психозы;
- НЦД (нейроциркуляторная дистония).
Таким состояниям в большинстве своем подвержены лица молодого возраста, имеющие лабильную нервную систему.
К иным экстракардиальным факторам относятся:
- Анемия.
- Гипоксемия (недостаток кислорода в крови).
- Острая сосудистая недостаточность:
- шок;
- коллапс;
- обморок;
- острая кровопотеря.
- Эндокринная патология:
- повышенный уровень адреналина при феохромоцитоме;
- тиреотоксикоз.
- Приступы острой боли.
Тахикардия также возникает в ответ на рост температуры тела при воспалительно-инфекционных заболеваниях. Таким образом, при ангине, пневмонии, туберкулезе и других болезнях происходит увеличение ЧСС на 10 ударов при росте температуры на 1 градус. У детей величина прироста частоты сокращений миокарда чуть меньше.
Тахикардия, вызванная изменением работы синусового узла, встречается при действии на него некоторых медикаментозных и химических веществ. К ним относятся:
- симпатомиметики (Адреналин);
- холиноблокаторы (Атропин, Платифиллин);
- глюкокортикоиды/кортикостероиды (Преднизолон, Дексаметазон);
- мочегонные препараты (Фуросемид);
- тиреотропные гормоны;
- алкоголь, никотин и кофеин.
Некоторые из этих веществ опосредовано влияют на синусовый узел, повышая тонус симпатической нервной системы. Такая тахикардия в медицине называется рефлекторной.
Синусовая тахикардия бывает адекватной и неадекватной. Адекватная представляет собой компенсаторную реакцию на физическую нагрузку или эмоциональный стресс. Неадекватная тахикардия слабо изучена. Она сопровождается чувством нехватки воздуха и ощущением сильного сердцебиения. В данном случае повышение ЧСС не зависит от вышеописанных факторов.
Симптомы и проявления тахикардии
Все симптомы тахикардии зависят от выраженности патологии и ее продолжительности. Многие проявления являются следствием основного заболевания.
Физиологическая тахикардия в молодом возрасте чаще всего не имеет никаких проявлений и субъективных ощущений. В зрелости такое состояние может сопровождаться ощущением сердцебиения или тяжестью в области сердца. У больных, страдающих заболеваниями сердечно-сосудистой системы, тахикардия нередко проявляется одышкой, болями за грудиной. В некоторых случаях учащение сердцебиения может увеличить степень сердечной недостаточности.
Неадекватная синусовая тахикардия проявляется одышкой, частыми головокружениями, повышенной утомляемостью, снижением работоспособности и аппетита. Это все связано с нарушением гемодинамики (кровообращения).
Пароксизмальное течение имеет гораздо большую опасность. Особенно это касается желудочковых тахикардий. При них происходит значительное нарушение гемодинамических показателей вплоть до обмороков и остановки сердца. Помимо этого все органы и ткани организма страдают от недостатка кислорода и питательных веществ.
Чем опасна тахикардия сердца?
Помимо неприятных ощущений длительное течение тахикардии скрывает в себе более серьезные осложнения. Так, из-за неэффективности работы сердца повышается его уязвимость и изнашиваемость. Еще одним опасным последствием тахикардии может быть развитие хронической сердечной недостаточности, ведущей к развитию аритмий и нарушений проводимости сердца (возникновение блокад).
При хронической ишемической болезни сердца и сердечной недостаточности тахикардия может предшествовать:
- аритмическому шоку;
- острой левожелудочковой недостаточности (сердечная астма и кардиогенный отек легких);
- острой недостаточности кровообращения головного мозга.
Такой вариант нарушение ритма, как пароксизмальная мерцательная аритмия, сопровождающаяся тахикардией, ведет к повышенному тромбообразованию и последующим инфарктам миокарда и ишемическим инсультам. Возможна тромбоэмболия легочной артерии (ТЭЛА) и фибрилляция желудочков с летальным исходом.
Диагностика
Основным исследованием для определения вида тахикардии является проведение электрокардиографии (ЭКГ). При пароксизмальной непостоянной форме необходим суточный мониторинг по Холтеру. Так можно выявить все случаи нарушения ритма в течение суток.
При наличии тахикардии эхокардиография позволит определить размеры сердечных камер, степень износа миокарда, патологию клапанного аппарата и изменение сократимости. МРТ (магнитно-резонансная томография) поможет определить врожденные пороки развития.
Если показано хирургическое лечение для предотвращения тахикардии, то важно перед оперативным вмешательством выполнить электрофизиологическое исследование. Это необходимо для изучения проведения нервного импульса по проводящей системе сердца и определения механизма развития заболевания.
С целью определения причины тахикардии или же с целью их исключения проводят:
- общий анализ крови;
- электроэнцефалографию;
- анализ крови на гормоны щитовидной железы.
Лечение тахикардии
Физиологическая тахикардия – состояние, не требующее никаких медицинских вмешательств. Лечение любого другого вида тахикардии основано на предотвращении причины, вызвавшей ее. Терапия должна проводиться только под контролем специалиста.
Начать необходимо с устранения всех провоцирующих факторов. Необходимо исключить:
- крепкий чай;
- кофе;
- никотин;
- алкоголь;
- повышенные физические и эмоциональные нагрузки.
Синусовые тахикардии неврогенного характера лечатся совместно с неврологами. В таком случае основу лечения составляет психотерапия и прием транквилизаторов и нейролептиков. К ним относятся Реланиум, Седуксен, Транквилан.
При патологии, вызванной компенсаторными механизмами (при анемии или гипотиреозе), необходимо устранение причины. При такой тахикардии прямое медикаментозное снижение ЧСС может привести к резкому снижению артериального давления и развитию сосудистой недостаточности.
Тахикардия на фоне тиреотоксикоза лечится совместно с эндокринологами. Назначается прием тиреостатических препаратов и бета-блокаторов (Метопролол, Анаприлин). Если у пациента имеются противопоказание к последней группе препаратов, возможно назначение антагонистов кальция (Дилтиазем, Верапамил).
Синусовая тахикардия при хронической сердечной недостаточности лечится сочетанием вышеописанных бета-блокаторов с сердечными гликозидами (Дигоксин, Коргликон, Строфантин).
Целевая частота сердечных сокращений у каждого пациента должна быть индивидуальной, так у взрослого человека в состоянии покоя этот показатель не должен превышать 80 – 90 ударов в минуту. Пациенты, страдающие ИБС, должны придерживаться 55 – 60 ударов в минуту.
Повышение тонуса блуждающего нерва также приводит к снижению ЧСС. Для этого достаточно просто надавить на глазные яблоки через закрытые веки. При отсутствии эффекта от всех вышеописанных препаратов и мероприятий целесообразно назначение противоаритмических веществ (Кордарон, Пропафенон).
При возникновении желудочковой тахикардии необходима экстренная медицинская помощь и госпитализация.
Иногда для терапии длительной стойкой, не поддающейся лечению тахикардии, используют хирургический метод. Он заключается в аблации (радиочастотном прижигании) определенного участка миокарда, вызывающего аритмию.
Прогноз
Физиологическая тахикардия без выраженных проявлений не опасна для жизни и здоровья человека. Стойкое увеличение ЧСС у больных с заболеваниями сердечно-сосудистой системы может быть опасным. Возможно усугубление сердечной недостаточности вплоть до летального исхода.
Профилактика
Профилактика всех неадекватных тахикардий заключается в ведении здорового образа жизни и своевременном лечении кардиальных и экстракардиальных патологий.
Таким образом, тахикардия – это увеличение ЧСС. Ее проявления напрямую зависят от причины и вида заболевания. Лечение направлено на устранение причины, вызвавшей учащение сердцебиения. Прогноз болезни также зависит от вида тахикардии и наличия сопутствующих заболеваний.
